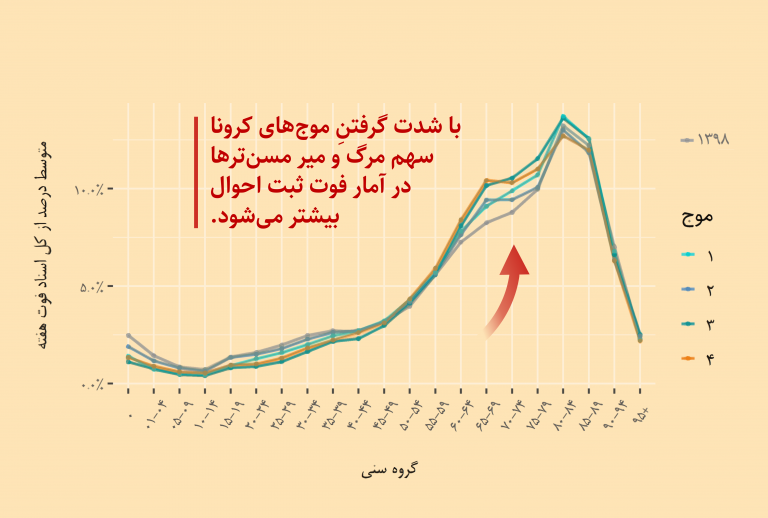
* کوششی برای تحلیل تعداد مبتلایان واقعی با استفاده از آمار رسمی و ارائه شاخصی برای ارزیابی عملکرد مقابله با ویروس و پیشبینی وضعیت آیندۀ آن *
کشورهای زیادی آلوده به ویروس کرونا شدهاند. نظامهای درمانی، روزانه آمار ثبت ابتلا، بهبود و فوت را منتشر میکنند. آمار رسمی کشورها – با فرض صداقت دولتها – علاوه بر وضعیت شیوع بیماری، از توان شناسایی نظام تشخیص و درمان آنها نیز تبعیت میکند. به بیان دیگر تفاوتی اجتنابناپذیر بین تعداد واقعی ابتلا و آنچه شناسایی و گزارش میشود، وجود دارد. در واقع آمار واقعی ابتلا از آمار رسمی بیشتر است. شرط لازم برای کنترل اپیدمی و مقابله با شیوع بیشتر آن، نزدیک کردن تعداد شناسایی به تعداد واقعی است.
آنچه ذهن افکار عمومی را به خود مشغول کرده تخمین تعداد واقعی ابتلا برای درک دقیقتر شیوع و گستردگی بیماری و پیشبینی آیندۀ آن است. آیا میتوان با استفاده از آمار رسمی (تعداد موارد شناساییشده)، تعداد ابتلای واقعی را تخمین زد؟
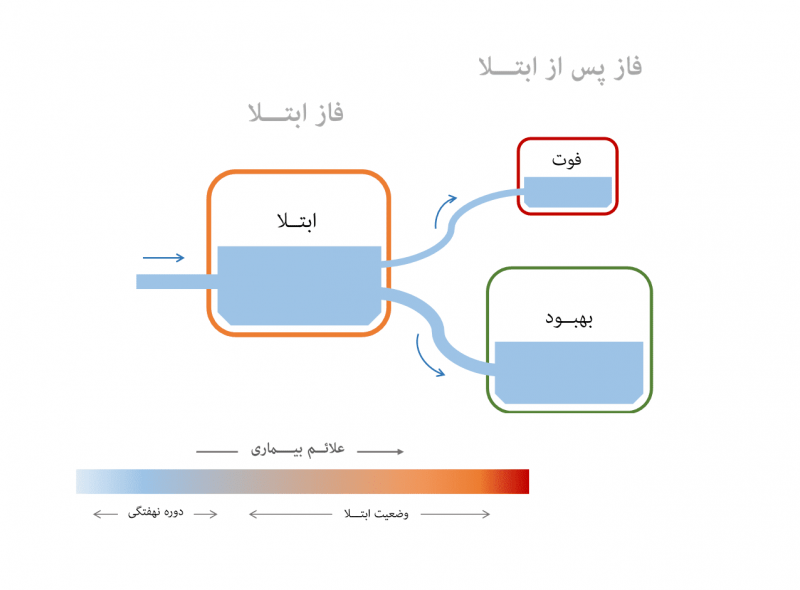
مراحل بیماری
وقتی کسی به ویروس کرونا (کووید ۱۹) آلوده شد، ممکن است تا مدتی ویروس دوره نهفتگی را طی کند تا پس از آن رفتهرفته علائم بیماری ظاهر شود و به اصطلاح فرد وارد فاز ابتلا شود. این علائم میتواند خفیف باقی بماند و فرد بدون آنکه درگیری چندانی پیدا کند وارد وضعیت بهبود شود، یا علایم تشدید شوند و درصورت وجود بیماریهای زمینهای منجر به فوت شخص شود.
آنچه مسلم است، پس از گذشت یک دوره زمانی معین (۲ تا ۴ هفته)، فرد مبتلا دیگر در وضعیت ابتلا باقی نمیماند و وارد فاز پس از ابتلا میشود و به یکی از وضعیتهای بهبود یا فوت تغییر وضعیت میدهد.

اگر علائم بیماری محدود باشد ممکن است نگرانی چندانی در فرد ایجاد نکند و احساس نیازی برای انجام تست کرونا به وجود نیاورد و در نتیجه بیماری شناسایی نشده و در آمار رسمی لحاظ نشود. ترس از حضور در محیطهای آلوده نیز ممکن است اجتناب از انجام تست را تا زمانی که علائم تشدید نشده، بیشتر کند.
هر چه علائم بیماری شدیدتر باشد احساس نیاز برای انجام تست و دریافت خدمات درمانیِ پیشرفتهتر، در صورت نیاز بیشتر میشود. در نتیجه فردِ بیماری که علائم شدیدتری را بروز دهد با احتمال بیشتری نسبت به کسی که علائم خفیفتری داشته، شناسایی میشود.
مبنا قرار دادن آمار رسمی فوت
از آنجایی که، کسی که در اثر بیماری فوت شده، علائم شدیدتری نسبت به کسی که بهبود یافته داشته، میتوان نتیجه گرفت آمار فوت اختلاف کمتری نسبت به سایر اقلام آماری (ابتلا و بهبود) با مقدار واقعی خود دارد و به واقعیت نزدیکتر است. به همین خاطر یک راه حل برای تخمین اختلاف بیماران شناسایی شده و تعداد واقعی مبتلایان، مبنا قرار دادن آمار فوت است.
جریان اپیدمی

برای تخمین تعداد واقعی ابتلا بهتر است تنها بر آمار فاز پس از ابتلا (خروجی بیماری) تمرکز کرد تا حتیالامکان افرادی با تاریخ شروع ابتلای مشابه، در محاسبه وارد شوند. بر این اساس میتوان تعداد ابتلای واقعی را به صورت نسبت تعداد فوت به ابتلای ثبت شده (بهبود + فوت) وقتی نظام درمانی از تمام ظرفیتهای خود استفاده میکند تعریف کرد.
نرخ مرگومیر
نرخ مرگومیر به عوامل گوناگونی مانند توزیع سن، سطح سلامت جمعیت، عوامل فرهنگی و همچنین ظرفیتهای نظام تشخیص و درمان و آمادگی برای مقابله با اپیدمی بستگی دارد. هرچه جمعیت جوانتر باشد و بیماریهای زمینهای کمتری داشته باشد، نرخ مرگومیر کمتر خواهد بود.
هر چه تشخیص بیماری زودتر و گستردهتر انجام شود و خدمات درمانی به موقع و با کیفیت بهتری ارائه شود، احتمالا نسبت فوت به ابتلا به نرخ مرگ و میر واقعیِ خودِ بیماری نزدیکتر خواهد بود.
الگوی تغییرات مرگ و میر در چین
مطابق تحقیقاتی که روی شیوع اپیدمی در ووهان چین، نخستین شهری که ویروس در آن منتشر شده، انجام شده، نرخ مرگومیر به طور متوسط حدود ۱.۴% بوده است. به عنوان مثال اگر با فرض پاسخ مناسب نظام درمانی و اشباع نبودن آن، در ووهان چین در یک روز ۱۴ نفر بر اثر کرونا جان خود را از دست بدهند و ۹۶ نفر از کسانی که کرونا داشتهاند بهبودی پیدا کنند میتوان چنین برداشت کرد که تقریباً ۹۰۰ نفر از کسانی که پیش از این به بیماری مبتلا شدهاند شناسایی نشدهاند.
Nature Medicine, Estimating clinical severity of COVID-19 from the transmission dynamics in Wuhan, China, 2020 March, 19 (Link)
برای درک بهتر نرخ مرگ و میر بر اثر کرونا، مطالعه سری زمانی موارد فوت و بهبود کشورها (نسبت مرگومیر در موارد شناساییشده)، به ویژه کشورهایی که با اپیدمی گسترده مواجه شده و کموبیش موفق شدهاند آن را در مقیاس نه چندان بزرگ مهار کنند، راهگشا خواهد بود. در همین راستا مطالعه نسبت مرگ و میر بر اثر ابتلا به کرونا در چین، به عنوان اولین کشوری که با ویروس مواجه شده و طبق آمار رسمی موفق شده جلوی گسترش آن را بگیرد در ادامه آمده است.

در نیمه دوم ژانویه ۲۰۲۰ نظام تشخیص و درمان چین با مشاهده یک بیماری جدید غافلگیر میشود. با فرض صحت دادهها، نسبت فوت به ابتلا در روزهای نخست بیماری در این کشور بیش از ۵۰% است. به بیان دیگر در روزهای نخست بیماری، کسانی که به عنوان بیماران کرونایی شناخته شدند، وضعیتشان به قدری وخیم بوده که بیش از نیمی از آنها جان خود را از دست دادهاند.
پس از آن نظام تشخیص و درمان چین تلاش کرد تا علاوه بر ایزوله کردن بیماری، با افزایش تعداد تست و جستجوی کسانی که احتمال ابتلا به بیماری در آنها وجود داشته، افراد را در مراحل اولیه بیماری شناسایی کند و تحت مراقبت و درمان قرار دهد. طی تقریباً ۲۰ روز نسبت ابتلا به فوت با شیب کم و بیش ثابتی کاهش پیدا میکند. در نیمه فوریه، وقتی تعداد ثبت ابتلای جدید در روز، به اوج خود میرسد و شروع به افت میکند، نسبت فوت به ثبت ابتلا با شیب کمتری کاهش پیدا میکند. سپس به عدد ۱.۲% همگرا میشود و تقریباً از این مقدار کمتر نمیشود.
میتوان به این صورت نتیجه گرفت که نسبت مرگ و میر در کشور چین وقتی نظام تشخیص و درمان از حداکثر ظرفیت خود استفاده کرده، تقریباً برابر با ۱.۲% بوده است (میانگین مقادیر ۵ روز آخر).
* * *
نکتۀ مهمی را که میتوان تا اینجا از بررسیهای فوق دریافت، میتوان به صورت زیر خلاصه کرد:
مطابق الگوی انتشار ویروس کرونا در چین و با فرض دقیق بودن آمار فوت، شرط لازم برای کنترل بیماری کاهش نسبت فوت به ابتلا در موارد شناسایی شده است. در شرایط کنترل بیماری، این مقدار به سمت یک عدد کوچک مشخص میل یا همان نرخ مرگومیر میکند. نرخ مرگومیر را میتوان به عنوان یکی از شاخصهای نشاندهندۀ ظرفیت مقابله با ویروس در نظام سلامت موجود در کشورها قلمداد کرد.
این نسبت از ابتدای شیوع بیماری تاکنون در ایران چگونه تغییر کرده است؟
تغییرات نرخ مرگ و میر در ایران به ما چه میگوید؟

نسبت شناسایی فوت به ابتلا در ایران، در آغاز اعلام آمار رسمی حدود ۲۰% بوده (خطچین آبی)، سپس طی ۱۰ روز به حدود ۹% کاهش پیدا کرده و سپس تغییر رفتار داده و به مدت ۱۰ روز تا حدود ۲۵% افزایش یافته است و در حال حاضر حدود ۷ روز است که کموبیش مقداری نزدیک به ۲۵% دارد و با توجه به نوسان و بزرگی بازه اطمینان (نوار خاکستری) در روزهای اخیر، نمیتوان گفت در آینده نزدیک کاهش یا افزایش خواهد داشت.
اگر به بازه اطمینان در منحنی مبتلایان جدید توجه کنیم (نوار خاکستری) هنوز مشخص نیست که روند تعداد مبتلایان جدید به اوج خود رسیده یا همچنان در حال افزایش است.
با توجه به عدم کاهش نرخ مرگومیر در ایران و عدم شناسایی بخشی از بیماران، پیشبینی میشود آمار تعداد مبتلایان جدید در روزهای آتی همچنان افزایش یابد. به بیان دیگر برای غلبه بر گسترش بیماری لازم است تعداد مواردی که در روزهای آتی شناسایی میشوند، افزایش پیدا کند و به تعداد واقعی نزدیک شود.
با توجه به این که نسبت فوت به ابتلا، یک بار تا حدود ۹% کاهش پیدا کرده، میتوان تصور کرد امکان کاهش آن در آینده دست کم تا ۹% وجود داشته باشد. احتمالا ظرفیت نظام سلامت در کشور، بهتر از عملکردِ کنونی یعنی ۱ فوتی از هر ۴ نفری که از فاز ابتلا خارج میشوند (۲۵%) باشد.
هر زمان منحنی نسبت فوت به شناسایی ابتلا، روند نزولی پایداری پیدا کند، میتوان وضعیت را تحت کنترل تلقی کرد و با توجه به نزدیکشدن آمار رسمی به آمار واقعی، تاریخ پایان اپیدمی در کشور را با دقت معقولی پیشبینی کرد.
آنچه بسیار حائز اهمیت است، محاسبۀ نسبت فوت به مجموع فوت و بهبود به تفکیک استان و شهرستان در سطح کشور و رصد روزانه آن است. با توجه به تغییر رفتار نسبت فوت به ابتلا در کشور برای کسانی که از بیماری خارج میشوند، ممکن است در برخی مناطق شرایط تحت کنترل درآمده باشد، سپس ویروس به مناطقی سرایت کرده باشد که آمادگی لازم برای مقابله با بیماری در آنها وجود نداشته است یا اگر در پیگیری و ثبت وضعیت بهبودیافتگان کمشماری وجود دارد برطرف گردد.
لازم است سازگاری تحلیل مربوط به نرخ مرگ و میر برای سایر کشورهایی که موفق به غلبه بر گسترش ویروس می شوند نیز انجام شود و سازگاری آن با چین مورد بررسی قرار گیرد. در آینده نرخ مرگومیر در سایر کشورها، متوسط تعداد تست روزانه و تعداد تختهای بیمارستانی مورد بررسی قرار خواهد گرفت و نتایج آن در ادامه همین مطالب گزارش خواهد شد.
◽️ تمامی دادههایی که در این مطالعه از آنها استفاده شده در کرونانگار در دسترس است:
https://www.statsminute.ir/coronanegar.html
نویسندگان
دانشآموختۀ آمار و تحلیلگر داده